La alerta del 66% no era la primera: el ISP en su Boletín de Vigilancia de Laboratorio (noviembre de 2016), ya había cifrado el aumento del periodo 2010–2015 en un 45%, con especial énfasis en el grupo etario de 20 a 29 años.
“Yo hablo de 15 a 29 años, pero según el ISP es 20 a 29 años”, corrigió el Dr. Carlos Beltrán, director de Sida Chile, basándose en estimaciones propias durante su intervención en la comisión. “Este aumento en el número de nuevos casos es real, no corresponde a un mayor testeo. Al día se infectan veinte personas en Chile y siguen muriendo dos al día en etapa SIDA”, respondió Beltrán a Vera en la sesión.
Según el citado boletín del ISP: “Se ha observado un aumento en el número de muestras recibidas anualmente para confirmación y, análogamente, en las muestras con resultado positivo para VIH”. Sin embargo, la última Encuesta Nacional de Salud 2016–2017 (ENS) le da la razón al Dr. Beltrán. En la pregunta: “¿Se ha hecho el examen del VIH o SIDA en los últimos 12 meses?”, el resultado indica una baja drástica con respecto al tramo 2009–2010: si en la ENS anterior un 28,2% declaraba haberse hecho la prueba, la cifra cae a un 17,2%.
Las mujeres son el grupo que más disminuyó en hacerse el examen, de un 36,8% a un 21,0%. Un dato a considerar es que la principal motivación de las mujeres para realizarse el Test de Elisa (que detecta los anticuerpos que crea el organismo para combatir el virus) es el embarazo, que, por definición del Examen de Medicina Preventiva (EMP), es obligatorio para toda mujer en gestación con previsión en el Fondo Nacional de Salud (Fonasa).
Aumento de testeo o no, Chile aumentó sostenidamente durante siete años sus casos de VIH positivo.
La Ley 19.779 (o Ley Sida) promulgada en 2001, durante el Gobierno de Ricardo Lagos — mientras la ex Presidenta Michelle Bachelet se desempeñaba como ministra de Salud — tiene entre sus disposiciones la prevención y el diagnóstico como un objetivo sanitario, cultural y social de interés nacional, recogiendo los avances de la investigación científica y considerando la realidad epidemiológica de Chile.
La alerta cualitativa: el uso del condón
En 2014, Edith Ortiz — antecesora de Edgardo Vera en el Programa Nacional de Prevención y Control del VIH/SIDA — completó el cuestionario que envía periódicamente ONUSIDA a los países que son parte de Naciones Unidas. En el ítem de “necesidades específicas”, detalló que Chile estaba al debe en aspectos como el uso correcto y consistente del condón, el abordaje de la educación sexual en establecimientos educacionales y en el conocimiento e información estratégica para la toma de decisiones sobre prevención y transmisión del VIH.
“Es preocupante el antecedente sobre el uso del condón. Es el principal método de barrera para prevenir la transmisión no sólo del VIH, sino que de otras enfermedades de transmisión sexual”, comenta María Paz Bertoglia, epidemióloga y salubrista de la Universidad de Chile. Según la ENS 2016–2017, sólo un 10% de la cifra total país (15 años a +65) responde usar siempre condón.
[caption id="attachment_206077" align="alignnone" width="796"]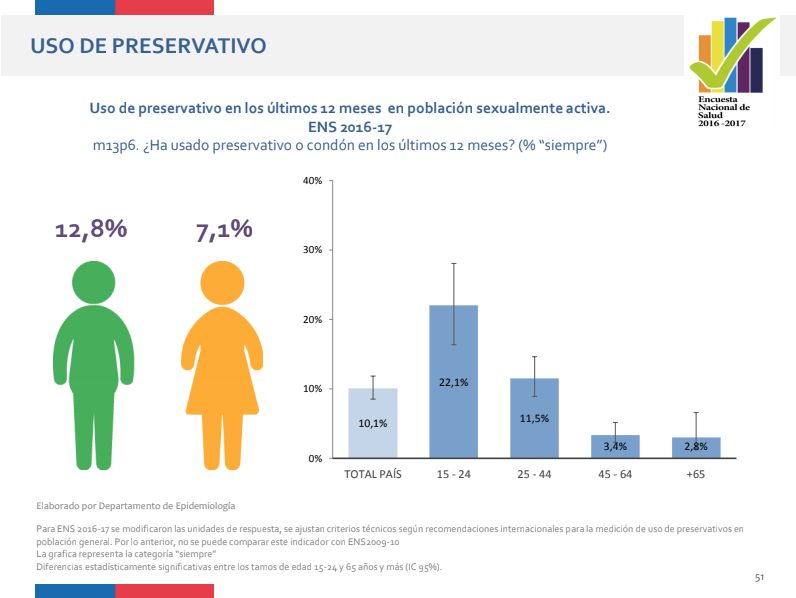 / Extraído de los resultados de la Encuesta Nacional de Salud 2016–2017[/caption]
/ Extraído de los resultados de la Encuesta Nacional de Salud 2016–2017[/caption]
En palabras del Dr. Beltrán durante la comisión de fines de julio de 2017, la prevención ya no debe apuntar sólo al condón: “Promocionar el condón no puede ser la única estrategia. Los jóvenes en esos momentos de carrete no se acuerdan”. Su recomendación es apuntar al testeo como una medida preventiva y no reactiva, además de expandirla fuera de las formalidades del sistema de salud: universidades, fiestas mechonas, operativos de prevención a grupos de riesgo, etc.
En Chile, un examen de detección del VIH cuesta entre $20.000 y $40.000 de manera particular y sin orden médica. En la batería del Examen de Medicina Preventiva para los afiliados a Fonasa — una vez al año, totalmente gratis — no está incluido el Test de Elisa, salvo para embarazadas. Las Unidades de Atención y Control de Salud Sexual (UNACESS) que funcionan agrupando comunas en un centro hospitalaria y que toman el examen de manera gratuita a pacientes de Fonasa o Isapre sólo con su carnet, exigen que los menores de edad sean acompañados por un adulto. El test rápido, de venta libre en farmacias en países como Brasil (de modalidad autotest), sigue en evaluación por el Minsal hace más de un año como programa piloto en Arica, Puente Alto y La Granja.
Tratamiento al debe
Según el mismo informe de ONUSIDA, a agosto de 2017, Chile era el país más débil de Latinoamérica en cuanto a tratamiento. Mientras la recomendación internacional es comenzar la medicación independiente del conteo de linfocitos CD4 — es decir, a todo paciente detectado — , el sistema de salud público pedía una caída de 350 CD4 o inferior(ver recuadro Balde de agua fría) para comenzar el tratamiento antirretroviral (TAR), lo que significa que el virus ya está avanzado. Situación que cambió en 2018.
Balde de agua fría
En 2010, José Antonio (37) tomó la decisión de vivir con su pareja. Llevaban tiempo juntos y para ambos era su primera relación seria. Los dos decidieron realizarse el Test de Elisa. El balde de agua fría cayó cuando en los resultados el único VIH positivo correspondía a él. “Mi pareja de ese tiempo era mi primera relación formal. La única relación de riesgo que tuve fue con un ex”, relata.
En un paciente con VIH/SIDA son dos las variables que definen el estado de su sistema inmune: los linfocitos CD4 y la carga viral (CV). La primera mide la cantidad de células que pueden “atacar” al virus y, la segunda, la cantidad presente del mismo. A mayor cantidad de linfocitos CD4, más sano es un paciente portador; y a menor cantidad de CV, lo mismo.
Las guías internacionales de ONUSIDA y la Organización Mundial de la Salud (OMS) sugieren empezar el tratamiento sea cual sea el conteo CD4. Que no sea necesario esperar a un deterioro en la salud. En Latinoamérica, y hasta el 1 de marzo de 2018 — antes del Decreto modificatorio N°22 — Chile era el único país que se quedaba atrás en acceso y cobertura. El tratamiento partía recién a los 350 CD4 o con un número inferior. El nuevo reglamento lleva un poco más de un mes y asegura tratamiento a todo infectado.
Esa fue la espera de José Antonio: al momento de su diagnóstico, su sistema inmunológico contaba con 700 CD4. Tuvo que esperar llegar a los 350 CD4 para comenzar el antirretroviral, que comenzó en septiembre de 2011.
El error de cálculo
Desde la implementación del Plan de Acceso Universal a Garantías Explícitas en Salud (AUGE/GES) en el gobierno de Ricardo Lagos, sucesivos decretos han modificado las prestaciones y coberturas disponibles. Sin embargo, el Decreto N°3 (marzo 2016) no incluía nuevas enfermedades, sólo escasas mejoras como fármacos, prestaciones y actualización de costos. Para el VIH/SIDA, enfermedad incluida en el GES desde el 2005, no figuraba ninguna mejora.
Un error de cálculo en los datos del decreto terminó con una modificación provisoria (Decreto N°21), un sumario interno y la salida del Dr. Pedro Crocco, jefe de la Dirección de Prevención y Control de Enfermedades (Diprece) de la Subsecretaría de Salud Pública.
¿Cuál fue el error?
Al actualizar los costos de las enfermedades, al menos 40 de las 80 patologías estaban calculadas en razón del costo total anual en vez de ser mensual o por cada atención, lo que elevaba el valor del copago. Fue el caso, por ejemplo, de la Artritis Idiopática Juvenil.
El Decreto N°3 no incluía mejoras al VIH/SIDA, pero el error, casi de manera paradójica, aceleró las presiones del Consejo Consultivo GES sobre la Diprece para incluir mejoras sustantivas como el acceso a tratamiento antirretroviral según estándares internacionales.
Las tensiones entre Hacienda y Salud
La sucesora del Dr. Crocco, la Dra. Ghislaine Arcil, fue la encargada desde la Diprece de llevar el proceso del Decreto modificatorio N°22, que venía a subsanar el fallido N°3 con errores y sin mejoras sustantivas. Según plazos autoimpuestos por el Minsal debía ser puesto en marcha a inicios de 2017.
En el acta de la reunión de julio de 2016 consta que la Dra. Arcil le aseguró al Consejo Consultivo GES que incorporar nuevos tratamientos al VIH “no implicaría mayores costos”. Lo cierto es que el presupuesto inicial manejado por Hacienda para el decreto sanitario era de $25 mil millones, y el costo aproximado de todas las mejoras — no sólo al VIH — ascendía a casi $54 mil millones.
En octubre de 2016 — cuando el presupuesto 2017 ya había sido enviado para su discusión en el Congreso — la secretaría GES presentó los cuatro escenarios ante la escasez de fondos: dos de los cuatro comentados en la reunión contemplaban relegar particularmente el ítem depresión y VIH/SIDA por: “no contar con toda la información detallada que asegure las estimaciones (económicas)”.
[caption id="attachment_206078" align="alignnone" width="801"] / Parte del acta de la reunión en que se conversaron los escenarios presupuestarios en Salud[/caption]
/ Parte del acta de la reunión en que se conversaron los escenarios presupuestarios en Salud[/caption]
¿El problema? El Estudio de Verificación de Costos solicitado desde abril de 2016 tras el error del Decreto N°3, no incluyó las estimaciones con respecto al VIH: recién después de 11 meses (marzo 2017) el documento llegó a manos de los consejeros con las patologías costosas incluidas.
El Decreto modificatorio N°22, no se implementó durante 2017. Contraloría dio toma de razón el 5 de septiembre del 2017 y comenzó a regir a partir del 1 de marzo de 2018.
Las políticas públicas estancadas dentro del Minsal
Paralelo a la discusión de la ampliación del tratamiento, en numerosas reuniones el Consejo Consultivo GES presionaba por la inclusión del Test de Elisa dentro del Examen de Medicina Preventiva (EMP). Ampliar el beneficio para todas las personas mayores de 14 años fue un punto de controversia que el Consejo no pudo resolver antes de la salida del Decreto N°22.
Una carta enviada desde el consejo el 30 de noviembre de 2016, interpeló directamente a la ex ministra de Salud. La Dra. Cecilia Sepúlveda — presidenta del Consejo Consultivo GES en ese entonces — sugirió discutir a fondo la estrategia de enfrentamiento del VIH, dado que las políticas públicas pasadas: “no han tenido un impacto importante en evitar la transmisión”, en palabras de ella. La carta a Carmen Castillo hacía énfasis en la situación crítica que vive el país con respecto al VIH y que una mejor detección, es decir, un test de Elisa gratis al año, podría controlar la transmisión.
La respuesta de la ex ministra — con fecha al 20 de diciembre de 2016— se limita a agradecer el interés y a informar que esta propuesta es parte del debate central dentro del grupo encargado de proponer mejoras a dicho examen. A la fecha, el Test de Elisa para todas las personas mayores de 14 una vez al año, sigue sin ser parte del EMP.
El “test rápido” — que diagnostica en 15 minutos si existen anticuerpos del VIH y se asimila a un test de insulina — ha tenido fomento desde el Minsal sólo como plan piloto en comunas como Puente Alto y La Granja, o desde hospitales universitarios con toma de muestras limitadas, por ejemplo, en el Día Internacional del VIH/SIDA. Su principal impedimento para masificarse como auto-test de venta libre en farmacias es el art. 5 de la “Ley SIDA”, que delega la responsabilidad y seguimiento del diagnóstico en las autoridades sanitarias.
Uno de los lugares habilitados para realizar el test rápido y con un costo unitario de $22.500 es el laboratorio Diagnostiko ( Victoria Subercaseaux #121 Of. 1) Promueven, a través de promociones, realizarse el examen en pareja.
La medida de prevención que está aún más alejada como política pública efectiva es el PrEP: profilaxis pre y post exposición al VIH. Consiste en la toma de antirretrovirales (Truvada, en específico) de forma de preventiva, sin portar el virus. Se ha puesto en práctica en países que han elevado su tasa de casos positivos. Dentro de Latinoamérica existe en Perú, donde se puede adquirir el medicamento para estos fines, y en Brasil es una política pública con distribución estatal. Este último, con una tasa de transmisión elevada, pero que ha ido a la baja. “Al añadir PrEP, Brasil está utilizando todas las estrategias que recomendamos”, declaró Georgiana Braga-Orillard, directora de ONUSIDA Brasil al New York Times en Español.
Modelo de atención fallido
Carmen Castillo y Edgardo Vera, durante la misma comisión de Salud donde se atribuía el aumento a un mayor testeo, expusieron una presentación con una serie de planificaciones para implementar durante el periodo 2017–2018. Una de ellas era la ampliación y optimización de la atención, un modelo que trasladaría de lugar a las personas VIH positivo atendidas en el sistema público. El cambio, según este plan, era la migración de los pacientes desde sus respectivos hospitales hacia la Atención Primaria de Salud (APS, consultorios).
La idea se gesta en base a recomendaciones de la OMS y la Organización Panamericana de la Salud (OPS), organismos que indicaban que sería más beneficioso que los pacientes se atiendan en lugares más cercanos a su residencia, así como también que la atención de un gran número de personas no recayera en un sólo lugar.
A través de diferentes reuniones entre las autoridades de la cartera de la Salud con organizaciones de expertos, la Sociedad Chilena de Infectología (Sochinf) fue la primera en encender la alarma. Según la organización, la capacitación de la APS no está preparada para este cambio, tanto en profesionales como en la protección de la confidencialidad del paciente. Este y una serie de problemas que presentaba el posible cambio lo plasmaron a través de un comunicado: “Con el traslado se les expone a una provisión de servicios mucho menos capacitada, con elevada rotación de personal y un menor acceso por la visualización y el estigma aún percibido por los usuarios, afectando su derecho a elección”.
Cuando distintas organizaciones de la sociedad civil se enteraron de que la discusión se estaba dando dentro del Minsal sin consultas a los pacientes objetivos, la ONG Redes de Orientación en Salud Social (Red OSS), junto a la Confederación Nacional de la Salud Municipal (Confusam), solicitaron una reunión con la ex ministra el día 3 de noviembre de 2017. Durante esta investigación, se tuvo acceso a una grabación de voz del encuentro, en la que Castillo reconoció que si bien se usó la palabra “modelo”, era sólo un nuevo bosquejo de atención que aún no está acabado: “No queremos que ustedes pierdan el vínculo con el doctor tratante del nivel secundario. Este médico tendrá la facultad de que cuando el paciente tenga una carga viral baja, cuando esté bien, con una evaluación sin sobresaltos, tenga la oportunidad de atenderse en otros niveles de atención, pero eso lo decide el médico”, replicó en la junta.
De forma paralela, existen correos electrónicos desde la Subdirección de Gestión Asistencial de Iquique que solicitan el traslado de pacientes mujeres portadoras del VIH, para que estas pasen a ser atendidas en consultorios. Esto último se contrapone con lo expuesto por Carmen Castillo en la reunión, ya que al menos existe un caso donde la logística para el traslado de pacientes se estaba efectuando.
Una tercera organización que se molestó con el supuesto cambio fue la Red Nacional de Pueblos Originarios, quienes realizaron una declaración pública sobre las implicancias del traslado de pacientes, aludiendo que se había generado un modelo sin la integración de los pueblos indígenas: “Violará el convenio internacional, particularmente el 169 de la OIT, que resguarda el derecho a la consulta (a los pueblos) que la Sra. ministra de Salud vulnera y omite”.
Desde la Red OSS señalan que a la fecha, y con el cambio de gobierno, el modelo de Atención Primaria de Salud quedó relegado. El actual ministro de Salud, Emilio Santelices, fichó como asesor directo al Dr. Carlos Beltrán, quien estaría por un fortalecimiento de la atención hospitalaria. “Nosotros previamente habíamos hablado con el ministro de Salud y se comprometió a no derivar a los pacientes a la salud primaria”, señala Víctor Hugo Robles, activista VIH y encargado de acción comunitaria de la organización.
***
*Reportaje original de Kilómetro Cero, escrito por Rocío Latorre y Nicole Muñoz para el Taller de Periodismo Avanzado de 4° año de Periodismo en la Universidad Católica, impartido por el profesor Juan Pablo Figueroa. Fue editado durante su quinto año. El reporteo se extendió desde agosto de 2017 a abril de 2018.





 / Elaboración propia de Kolómetro Cero, con datos del ISP y del Minsal[/caption]
/ Elaboración propia de Kolómetro Cero, con datos del ISP y del Minsal[/caption] / Extraído de los resultados de la Encuesta Nacional de Salud 2016–2017[/caption]
/ Extraído de los resultados de la Encuesta Nacional de Salud 2016–2017[/caption] / Parte del acta de la reunión en que se conversaron los escenarios presupuestarios en Salud[/caption]
/ Parte del acta de la reunión en que se conversaron los escenarios presupuestarios en Salud[/caption]




